Śmierć noworodka – jak poinformować rodziców o śmierci dziecka?
Spis treści:
- Śmierć noworodka – kontekst emocjonalny
- Kiedy dziecko umiera – wsparcie w trakcie procesu
2.1. Fundamentalna rola komunikacji
2.2. Rozmowa z rodzicami przed spodziewanym zgonem
2.3. Bariery w komunikacji - Przekazywanie informacji o śmierci – podstawy komunikacji
3.1. Empatia i spójność w komunikacji – perspektywa rodziców
3.2. Przygotowanie zespołu medycznego
3.3. Protokół komunikacyjny OPIEKUN – praktyczne narzędzie wsparcia
3.4. Komunikacja sensytywna - Pożegnanie z dzieckiem – organizacja i wsparcie
- Rola zespołu medycznego we wsparciu rodziny po stracie dziecka
- Wnioski i dobre praktyki
Śmierć noworodka – kontekst emocjonalny
Strata dziecka w okresie perinatalnym jest głęboko poruszającym, przytłaczającym i traumatycznym przeżyciem, które fundamentalnie zmienia życie większości rodziców. Nie jest to stan tymczasowy, lecz złożony, długofalowy i bardzo indywidualny proces, pociągający za sobą konieczność przystosowania się do nowej, trudnej rzeczywistości, a tym samym reorganizacji życia. Świadomość nieodwracalnej straty rodzi ogromny ból, na który składa się wiele zmiennych emocji, takich jak lęk, rozpacz, bezradność, frustracja, gniew, złość, a czasem nawet ulga.
Żałoba to bardzo indywidualny proces, który jest całkowicie naturalną reakcją na stratę – dotyka wszystkich, ale każdy przeżywa ją na swój sposób. Matki często zmagają się z głębokim smutkiem, wzmożoną drażliwością, poczuciem winy i objawami somatycznymi, które mogą utrzymywać się nawet przez 2 lata po stracie. Ojcowie również przechodzą przez proces żałoby, ale zwykle w sposób mniej intensywny i z mniej wyraźnym poczuciem winy.
Obciążenie psychiczne rodziców jest widoczne nie tylko w kontekście straty. Wskazuje się, że już sama hospitalizacja noworodka na Oddziale Intensywnej Terapii Noworodka może być czynnikiem stresogennym. Rodzice zmagają się z nasilonym lękiem i niepokojem, w stopniu znacznie większym niż rodzice zdrowych niemowląt.
Badania przeprowadzone wśród lekarzy na różnych szczeblach kariery potwierdzają, że większość specjalistów odczuwa dyskomfort związany z koniecznością przekazywania złych wiadomości. Lekarze wskazują również na niewystarczające przygotowanie oraz potrzebę pogłębienia kompetencji w tym zakresie.
Kiedy dziecko umiera – wsparcie w trakcie procesu
Kluczowe jest, aby zespół leczący pacjenta aktywnie słuchał i okazywał empatię rodzicom. Badania pokazują, że rodzice oczekują troskliwej i pełnej współczucia komunikacji dotyczącej stanu zdrowia ich noworodka. W relacji tej bardzo ważne jest również pozostawienie przestrzeni do zadawania pytań i wskazywania kwestii wymagających dalszych wyjaśnień.
Fundamentalna rola komunikacji
Podstawą wysokiej jakości opieki jest dobra komunikacja. Bardzo ważne jest przekazywanie rodzicom zwięzłych, treściwych i szczerych komunikatów dotyczących stanu zdrowia najmniejszych pacjentów. Konieczne może okazać się również wielokrotne powtarzanie ważnych informacji, ze względu na stres i niepokój rodziców, które mogą utrudniać przetwarzanie i zapamiętywanie niepomyślnych wiadomości. Dobra komunikacja jest ważnym czynnikiem budującym zaufanie.
Dążenie rodziców do poznania przyczyny zgonu dziecka jest naturalną i oczekiwaną reakcją. Przedstawienie faktów medycznych przez zespół leczący ułatwia rodzicom zrozumienie sytuacji i sprzyja otwartej komunikacji. Należy jednak zwrócić uwagę na ilość przekazywanych informacji – ich nadmiar może nasilać lęk, podczas gdy zbyt mała ilość może wywoływać strach.
Rozmowa z rodzicami przed spodziewanym zgonem
Pozytywna ocena opieki przez rodziców jest silnie skorelowana z postawą zespołu – okazywanym współczuciem, szacunkiem oraz przejrzystą i wyczerpującą komunikacją dotyczącą rokowań dziecka.
Zapewnienie tak empatycznej opieki stanowi jednak wyzwanie. Nie ma bowiem jednego, uniwersalnego sposobu na przekazywanie wiadomości o śmierci noworodka lub zbliżającym się zgonie. Specyfika tych rozmów wymaga pewnej elastyczności i indywidualnego podejścia, co uniemożliwia stosowanie konkretnego schematu postępowania wobec śmierci. Personel medyczny zmaga się również z kilkoma barierami, które dodatkowo utrudniają ten proces.
Bariery w komunikacji
Podstawową barierą w tej trudnej sytuacji jest konieczność porzucenia roli eksperta i przyjęcia empatycznej postawy wobec ludzkiego cierpienia. Dodatkowe przeszkody obejmują wiele obaw, a w szczególności strach przed:
- nieznanym,
- byciem obwinianym,
- niepewnością rokowania,
- konfrontacją z emocjami,
- przyznaniem się do niewiedzy,
- nieuleczalną chorobą,
- samą tematyką śmierci.
Bezpośrednią konsekwencją tego niepokoju jest tendencja do stosowania eufemizmów takich, jak „stan krytyczny”, „pacjent nie reaguje na leczenie”, przy jednoczesnym unikaniu terminów dotyczących śmierci i umierania. Niestety, taka komunikacja może utrudnić rodzicom podjęcie świadomych decyzji dotyczących opieki u kresu życia ich dziecka.
Przekazywanie informacji o śmierci – podstawy komunikacji
Podstawową zasadą jest przejrzystość. Badania z 2016 roku pokazują, że rodzice oczekują od personelu medycznego przede wszystkim jasnych i jednoznacznych informacji o śmierci ich dziecka. Większość rodziców odczuwa silną potrzebę uzyskania informacji o okolicznościach śmierci i chce poznać jej przyczynę. Zaspokojenie tej potrzeby jest kluczowym elementem wsparcia.
Liczne obserwacje potwierdzają, że w sytuacji kryzysu najlepiej sprawdzają się:
- zwięzłe, treściwe komunikaty,
- używanie prostego, zrozumiałego języka,
- formułowanie krótkich zdań.
Rodzice doświadczający straty dziecka, ze względu na szok i potencjalne zaburzenia koncentracji, może mieć trudność w przyswajaniu informacji. W związku z tym kluczowe jest weryfikowanie zrozumienia przekazu. Można to zrobić, prosząc rodziców o powtórzenie najważniejszych informacji, zwłaszcza tych dotyczących dalszych zaleceń czy procedur.
Empatia i spójność w komunikacji – perspektywa rodziców
Z perspektywy rodziców w żałobie, jasna, spójna i pełna współczucia komunikacja jest jedną z fundamentalnych potrzeb. Badania wykazują, że rodzice wysoko cenią sobie:
- możliwość zadawania pytań,
- uzyskiwanie wyczerpujących wyjaśnień,
- przestrzeń do rozmowy o własnych doświadczeniach.
Zaufanie do zespołu medycznego budowane jest poprzez empatyczny sposób przekazywania informacji, który uwzględnia stan emocjonalny rodziców. Spójne, oparte na faktach informacje, przekazane zrozumiałym językiem i ze współczuciem wspierają złagodzenie lęku i dają poczucie panowania nad sytuacją.
Warto również pamiętać, że sposób prowadzenia tak trudnych rozmów może mieć długofalowe konsekwencje. W wywiadach przeprowadzanych miesiące, a nawet lata po stracie, rodzice niemal zawsze pamiętali konkretne zachowania lub komentarze personelu, które odebrali jako nieczułe lub obraźliwe. Obszary niezadowolenia dotyczyły najczęściej sytuacji, w których rodzina doświadczyła unikania lub braku wsparcia emocjonalnego ze strony zespołu leczącego dziecka.
Przygotowanie zespołu medycznego
Rozmowy o umieraniu i śmierci pozostają wyzwaniem dla większości pracowników ochrony zdrowia. Szkolenia symulacyjne stanowią jedną z kluczowych metod przygotowania, która zapewnia bezpieczne środowisko do ćwiczenia umiejętności komunikacyjnych w różnych okolicznościach dotyczących przekazywania niepomyślnej diagnozy.
Należy podkreślić, że nawet najlepiej przeprowadzona rozmowa nie zniweluje odczuwanego bólu rodziców, ale może wspomóc złagodzenie cierpienia. Osiągnięcie tego celu wymaga dużej wrażliwości na cierpienie, wnikliwości i współodczuwania.
Kiedy leczenie nie jest już możliwe, rolą lekarzy, pielęgniarek i położnych pozostaje zapewnienie opieki. To właśnie troska o niemowlę i rodzinę w ostatnich chwilach jest tym, co rodziny cenią sobie najbardziej.
Protokół komunikacyjny OPIEKUN – praktyczne narzędzie wsparcia

Na polskich oddziałach neonatologicznych stosowany jest protokół OPIEKUN. Jest to praktyczne narzędzie zaprojektowane z myślą o wsparciu personelu w opiece nad rodzicami po stracie dziecka. Jego nadrzędnym celem jest ograniczenie jatrogennych skutków nieodpowiedniego powiadomienia o zgonie oraz wsparcie rodziców w radzeniu sobie w tej kryzysowej sytuacji. Model ten jest wynikiem wieloletnich badań nad komunikacją sensytywną, przeprowadzonych przez dr Agnieszkę Janiak (Uniwersytet Dolnośląski DSW).
Nazwa protokołu to akronim wyznaczający kluczowe etapy postępowania:
- Obecność,
- Poznanie,
- Intymność,
- Emocje,
- Kosmyk,
- Uspokojenie,
- Nauka.
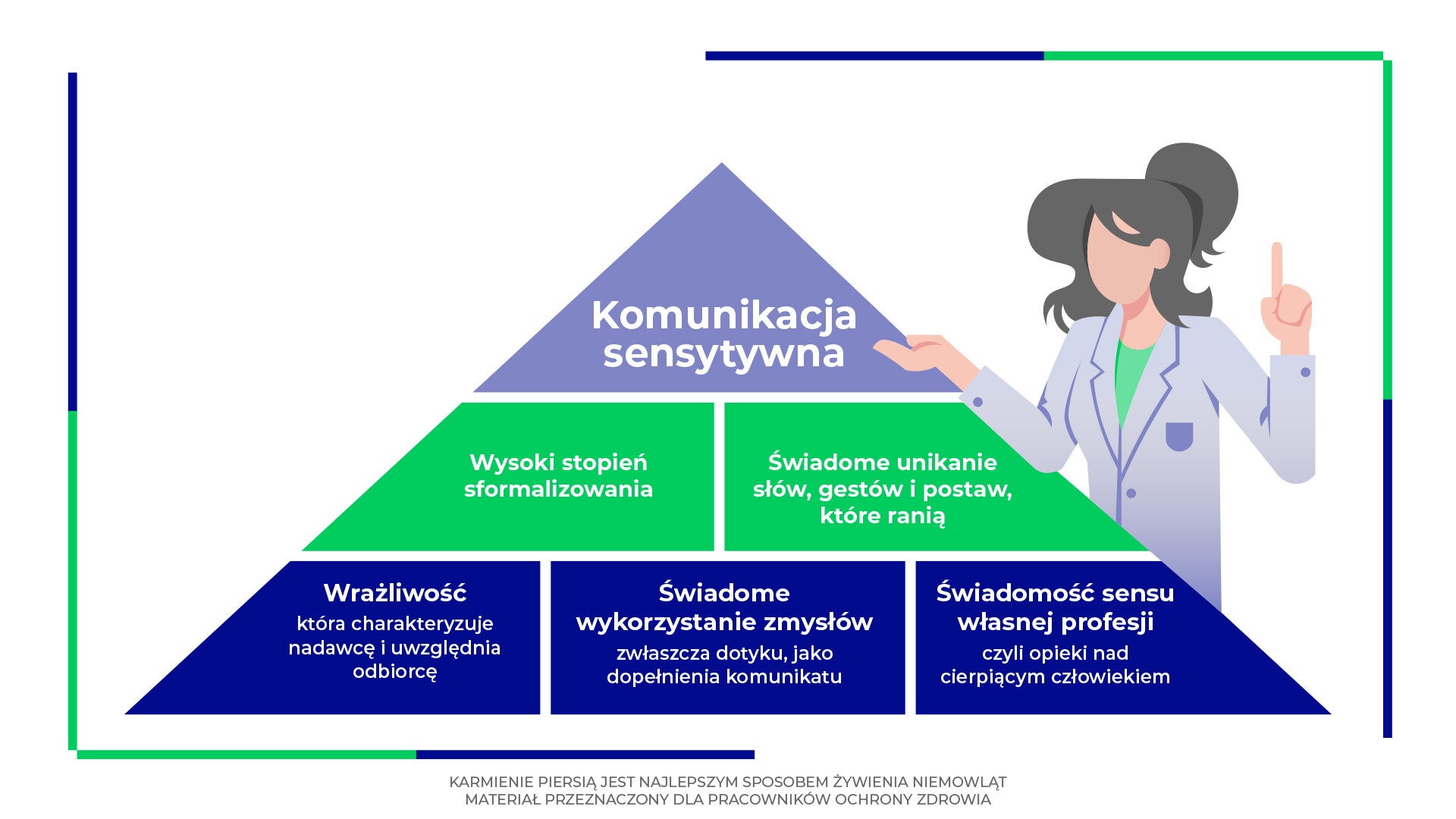
Komunikacja sensytywna
Komunikacja sensytywna to wyspecjalizowany, profesjonalny rodzaj komunikacji interpersonalnej, stanowiący niezbędną kompetencję zawodów pomocowych, w tym lekarzy. Jest ona przeznaczona do stosowania w sytuacjach granicznych, egzystencjalnie angażujących, takich jak strata, przemoc, zagrożenie życia, śmierć czy żałoba.
Jej fundamentalne założenie brzmi: nie możesz zmienić danej sytuacji, ale możesz ją zdecydowanie pogorszyć. W związku z tym, nadrzędnym celem komunikacji sensytywnej jest minimalizacja nieuchronnego bólu i oszczędzenie pacjentom oraz ich rodzinom dodatkowego, niepotrzebnego cierpienia, wynikającego np. z nieodpowiedniego przekazu.
Charakteryzuje się ona wysokim stopniem sformalizowania (choć kontakt jest bezpośredni, pozostaje oficjalny) oraz wymaga wyjątkowej troski o świadome unikanie słów, gestów i postaw, które ranią, a aktywne stosowanie tych, które mają moc sprawczą. Samo określenie „sensytywna” podkreśla trzy kluczowe aspekty:
- wrażliwość, która musi charakteryzować nadawcę i którą należy uwzględnić u odbiorcy,
- świadome wykorzystanie zmysłów, zwłaszcza dotyku, jako dopełnienia komunikatu,
- świadomość sensu własnej profesji, czyli opieki nad cierpiącym człowiekiem.
Jako komunikacja profesjonalna, której stosowanie można traktować jako wymóg etyczny profesji pomocowych, powinna ona podlegać regularnemu kształceniu (np. poprzez warsztaty i szkolenia) przez całą karierę zawodową.
Pożegnanie z dzieckiem – organizacja i wsparcie
Pożegnanie z dzieckiem jest kluczowym, terapeutycznym elementem procesu żałoby. Badania przeprowadzone przez Guillaume i in. wykazały, że rodzice odczuwają głęboką potrzebę komunikowania się z dzieckiem – przed, w trakcie i po jego śmierci. Dla większości rodziców kluczowe w chwili śmierci było towarzyszenie swojemu dziecku przy jego łóżeczku, umożliwiające dotyk, przytulenie oraz świadomość tego, co się dzieje. Interakcja ta ma fundamentalne znaczenie w postrzeganiu ich rodzicielstwa. Rolą pielęgniarki, położnej i lekarza jest tę interakcję umożliwić i wesprzeć.
Rozmowa o śmierci noworodka powinna płynnie przejść w aktywne zaproponowanie pożegnania. Kluczowe jest zapewnienie rodzicom intymnych warunków (w osobnej sali lub w dedykowanym pomieszczeniu, w zależności od możliwości szpitala) i przyniesienie im przygotowanego (umytego i ubranego), martwego noworodka. Warto również umożliwić rodzicom pozostanie z dzieckiem, podkreślając, że czas pożegnania zależy od ich indywidualnych potrzeb.
Osoba z personelu przynosząca dziecko, zazwyczaj pielęgniarka lub położna, powinna się przedstawić, podając imię, nazwisko i swoją funkcję (np. „Jestem pielęgniarką, która opiekowała się Państwa synkiem”). Jej rolą jest aktywne, ale nienachalne oferowanie wsparcia, np. pomoc w przytuleniu dziecka lub, jeśli taka będzie wola rodziców, w jego ewentualnym rozebraniu. Kluczowe jest uszanowanie decyzji rodziców – należy zapytać, czy chcą, aby personel im towarzyszył, czy preferują pozostać sami. W tym drugim przypadku należy ustalić, kiedy personel powinien wrócić po zmarłe dziecko.
Rola zespołu medycznego we wsparciu rodziny po stracie dziecka
Według Meert i wsp. dostarczanie rodzicom miłych wspomnień z ostatnich dni pobytu dziecka w szpitalu jest istotnym czynnikiem wspierającym w przeżywaniu żałoby. Personel medyczny, który świadomie pełni rolę przewodnika i wsparcia dla rodziców, może znacząco ułatwić przeprowadzenie ich przez proces tworzenia wspomnień i pożegnania z dzieckiem.
To wsparcie przejawia się w konkretnych gestach. Rodzice szczególnie cenią sobie pracowników, którzy opowiadają o swoich interakcjach z ich dzieckiem, używają jego imienia oraz, co najważniejsze, traktowali je z czułością i szacunkiem w tym szczególnie trudnym czasie. Pamiętajmy, że opieka zapewniona rodzicom w tym okresie, zostanie z nimi na zawsze. Rodzice przeżywający żałobę nie zapominają gestów szacunku, zrozumienia i ludzkiej życzliwości – wszystko to staje się częścią ich wspomnień o krótkim życiu noworodka. Gdy czują się dobrze zaopiekowani, pozostają utwierdzeni w przekonaniu, że ich dziecko było ważne również dla innych. Z kolei nieodpowiednio poprowadzona opieka może prowadzić do poczucia bezsilności i wrażenia, że ich dziecko nie miało znaczenia.
Wnioski i dobre praktyki
Śmierć dziecka to niewyobrażalna tragedia, z którą mierzy się zarówno rodzina, jak i personel medyczny. Jakość i okoliczności przekazania wiadomości o śmierci dziecka determinują sposób, w jaki rodzice będą przeżywać żałobę przez wiele lat. Pomoc rodzicom w bolesnym przeżyciu wymaga od lekarzy, pielęgniarek i położnych nie tylko wiedzy medycznej, ale przede wszystkim intuicji i inteligencji emocjonalnej, taktu i delikatności w doborze słów oraz autentycznej empatii. Wsparcie ze strony zespołu leczącego – od momentu przekazania niepomyślnej wiadomości, przez organizację pożegnania, po udzielanie odpowiedzi na pytania już po wypisie – świadczy o empatycznym i profesjonalnym podejściu do sytuacji śmierci pacjenta. Sposób, w jaki jako lekarze, pielęgniarki i położne towarzyszymy rodzicom w obliczu śmierci swojego dziecka, pozostaje z nimi na zawsze, dlatego tak ważne jest ciągłe rozwijanie kompetencji w zakresie komunikacji sensytywnej i empatycznej opieki.
FAQ
Jakich sformułowań unikać podczas przekazywania informacji o śmierci dziecka?
Należy unikać przede wszystkim sformułowań bezosobowych oraz eufemizmów takich, jak „pacjent nie reaguje na leczenie”, „stan krytyczny”, „nie ma się dobrze”. Zamiast tego używaj imienia dziecka lub zwrotów „synek", „córeczka" i zadbaj o przejrzyste komunikowanie faktów medycznych. Głównym źródłem niezadowolenia rodzin są sytuacje, w których odczuwają one brak wsparcia emocjonalnego lub unikanie ze strony zespołu medycznego. Pamiętaj, że sposób informowania może wesprzeć rodziców w stracie lub utrudnić podejmowanie świadomych decyzji w tym szczególnie trudnym czasie.
Czy personel medyczny powinien być obecny przy pożegnaniu rodziców z dzieckiem?
Kwestię obecności personelu medycznego przy pożegnaniu rozstrzygają rodzice. Należy dopytać o ich preferencje i bezwzględnie uszanować decyzję. Rolą zespołu jest słuchanie, towarzyszenie (jeżeli oczywiście jest pożądane) oraz oferowanie praktycznej pomocy, np. w przytuleniu dziecka. Należy unikać presji i oceniania, dbając o to, by rodzice nie czuli się ani osamotnieni, ani przytłoczeni.
Jak postępować, gdy rodzice odmawiają pożegnania z dzieckiem?
Należy zapewnić rodzicom możliwość pożegnania się z dzieckiem, ale z poszanowaniem ich granic. Badania pokazują, że brak pożegnania może intensyfikować żałobę, ale każdy rodzic ma prawo do podjęcia własnej decyzji. Jeżeli odmawiają – nie nalegaj. Zapewnij ich, że będziesz w pobliżu, gdyby jednak zmienili zdanie.
Jakie wsparcie psychologiczne dla personelu medycznego jest dostępne po takich sytuacjach?
Personel medyczny doświadczający trudnych sytuacji, takich jak śmierć noworodka, może korzystać z kilku form wsparcia. Skuteczną strategią jest debriefing, a dokładniej Critical Incident Stress Debriefing (CISD). To ustrukturyzowany model interwencji kryzysowej w małych grupach, który obejmuje 7 faz i jest stosowany dla profesjonalistów narażonych na traumatyczne wydarzenia.
Co zrobić, jeśli rodzice reagują agresją lub odmawiają rozmowy?
Agresja może być naturalnym elementem reakcji po stracie i nie jest skierowana osobiście przeciwko personelowi. Konfrontacja z nieodwracalną stratą dziecka może wywołać silne emocje, ataki złości, krzyk czy płacz. Niezależnie od reakcji, rodzice potrzebują wsparcia emocjonalnego oraz szczerych i kompletnych informacji. Najważniejsze jest zachowanie komunikacji sensytywnej, okazywanie szacunku i nieunikanie kontaktu. Uważnie słuchaj, normalizuj uczucia i zapewnij, że nie są osamotnieni i że mogą liczyć na rozmowę, kiedy będą na to gotowi.
Bibliografia
- Barnard M., Smith J., Long T. Parents’ lived experience of support through their neonate’s end of life and grief journey: An interpretative phenomenology study. Death Studies 2025; 1–14.
- Williams C., Munson D., Zupancic J., Kirpalani H. Supporting bereaved parents: practical steps in providing compassionate perinatal and neonatal end-of-life care. A North American perspective. Semin Fetal Neonatal Med. 2008; 13(5): 335–40.
- Sadeghi N., Hasanpour M., Heidarzadeh M. Information and Communication Needs of Parents in Infant End-of-Life: A Qualitative Study. Iran Red Crescent Med J. 2016; 18(6): e25665.
- Meert KL, Eggly S., Pollack M., et al. Parents' perspectives on physician-parent communication near the time of a child's death in the pediatric intensive care unit. Pediatr Crit Care Med. 2008; 9(1): 2-7.
- Armentrout D., Cates LA. Informing parents about the actual or impending death of their infant in a newborn intensive care unit. J Perinat Neonatal Nurs. 2011; 25(3): 261-267.
-
Janiak A. Geneza modelu komunikacji sensytywnej. Patient experience jako zasób edukacyjny i źródło wiedzy. Journal of Modern Science 2023; 52(3): 617–633.
- Pawlus B. Śmierć noworodka – jak poinformować rodziców? W: Stany nagłe. Neonatologia, pod red. A. Kordek, Medical Tribune Polska, Wydanie II, Warszawa, 2019.
- Meert KL, Thurston CS, Briller SH. The spiritual needs of parents at the time of their child's death in the pediatric intensive care unit and during bereavement: a qualitative study. Pediatr Crit Care Med. 2005; 6(4): 420–7.
- Harrison R., Wu A. Critical incident stress debriefing after adverse patient safety events. Am J Manag Care. 2017; 23(5): 310-312.
MOŻE CIĘ ZAINTERESOWAĆ...
MOŻE CIĘ RÓWNIEŻ ZAINTERESOWAĆ